meme kanseri -Breast cancer
| Meme kanseri | |
|---|---|
 | |
| meme kanseri bir çizimi | |
| uzmanlık | onkoloji |
| belirtiler | Göğüste yumru, meme şeklinde değişiklik, deride çukurlaşma, meme ucunda sıvı , yeni içe dönük meme ucu, memede kırmızı pullu deri parçası |
| Risk faktörleri | Kadın olmak, obezite , egzersiz eksikliği, alkol, menopoz döneminde hormon replasman tedavisi , iyonlaştırıcı radyasyon , erken adet görme , geç yaşta çocuk sahibi olmak ya da hiç olmaması, ileri yaş, meme kanseri geçirmiş olması, ailede meme kanseri öyküsü, Klinefelter sendrom |
| Teşhis yöntemi | Doku biyopsisi Mamografi |
| Tedavi | Cerrahi, radyasyon tedavisi , kemoterapi , hormonal tedavi , hedefe yönelik tedavi |
| prognoz | Beş yıllık sağkalım oranı ≈%85 (ABD, BK) |
| Sıklık | 2,2 milyon etkilenen (küresel, 2020) |
| Ölümler | 685.000 (küresel, 2020) |
Meme kanseri meme dokusundan gelişen kanserdir . Göğüs kanseri belirtileri arasında memede bir yumru , meme şeklinde bir değişiklik, deride çukurlaşma , süt reddi , meme ucundan sıvı gelmesi , yeni içe dönük bir meme başı veya kırmızı veya pullu bir deri parçası sayılabilir. Hastalığın uzak yayılımı olanlarda kemik ağrısı , şişmiş lenf düğümleri , nefes darlığı veya sarı deri olabilir .
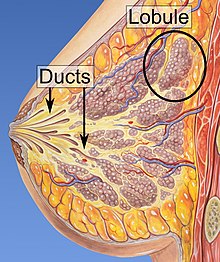
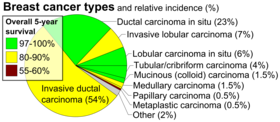
Meme kanseri gelişimi için risk faktörleri arasında obezite , fiziksel egzersiz eksikliği , alkolizm , menopoz sırasında hormon replasman tedavisi , iyonlaştırıcı radyasyon , ilk adetin erken yaşta olması , geç yaşta çocuk sahibi olmak veya hiç olmaması, ileri yaş, daha önce bir öyküye sahip olmak yer alır. meme kanseri ve ailede meme kanseri öyküsü. Vakaların yaklaşık %5-10'u, diğerleri arasında BRCA mutasyonları da dahil olmak üzere kalıtsal bir genetik yatkınlığın sonucudur . Meme kanseri en yaygın olarak süt kanallarının iç yüzeyindeki hücrelerde ve bu kanalları sütle besleyen lobüllerde gelişir. Kanallardan gelişen kanserler duktal karsinomlar olarak bilinirken , lobüllerden gelişenler lobüler karsinomlar olarak bilinir . Meme kanserinin 18'den fazla alt türü vardır. Yerinde duktal karsinom gibi bazıları , invaziv öncesi lezyonlardan gelişir . Meme kanseri tanısı ilgili dokudan biyopsi alınarak kesinleştirilir. Teşhis konulduktan sonra, kanserin meme dışına yayılıp yayılmadığını ve hangi tedavilerin etkili olma olasılığının yüksek olduğunu belirlemek için başka testler yapılır.
Meme kanseri taramasının fayda ve zarar dengesi tartışmalıdır. 2013 Cochrane incelemesi, mamografik taramanın yarardan çok zarar verip vermediğinin net olmadığını , çünkü test sonucu pozitif çıkan kadınların büyük bir kısmının hastalığa sahip olmadığını ortaya çıkardı. ABD Önleyici Hizmetler Görev Gücü için 2009 yılında yapılan bir inceleme, 40 ila 70 yaşları arasındakilerde fayda olduğuna dair kanıtlar buldu ve kuruluş, 50 ila 74 yaşları arasındaki kadınlarda iki yılda bir tarama yapılmasını tavsiye ediyor. Tamoksifen veya raloksifen ilaçları, meme kanseri geliştirme riski yüksek olanlarda meme kanserini önlemek için kullanılabilir. Bazı yüksek riskli kadınlarda her iki memenin de cerrahi olarak alınması başka bir koruyucu önlemdir. Kanser teşhisi konanlarda cerrahi, radyasyon tedavisi , kemoterapi , hormon tedavisi ve hedefe yönelik tedavi dahil olmak üzere bir dizi tedavi kullanılabilir . Ameliyat türleri meme koruyucu cerrahiden mastektomiye kadar değişir . Meme rekonstrüksiyonu ameliyat sırasında veya daha sonraki bir tarihte gerçekleşebilir. Kanserin vücudun diğer bölgelerine yayıldığı kişilerde tedaviler çoğunlukla yaşam kalitesini ve konforunu artırmaya yöneliktir.
Meme kanserinin sonuçları kanserin tipine, hastalığın derecesine ve kişinin yaşına bağlı olarak değişir. İngiltere ve Amerika Birleşik Devletleri'ndeki beş yıllık sağkalım oranları % 80 ila %90 arasındadır. Gelişmekte olan ülkelerde, beş yıllık sağkalım oranları daha düşüktür. Dünya çapında meme kanseri, tüm vakaların %25'ini oluşturan kadınlarda önde gelen kanser türüdür. 2018'de 2 milyon yeni vaka ve 627.000 ölümle sonuçlandı. Gelişmiş ülkelerde daha sık görülür ve kadınlarda erkeklere göre 100 kat daha fazladır .
Belirti ve bulgular
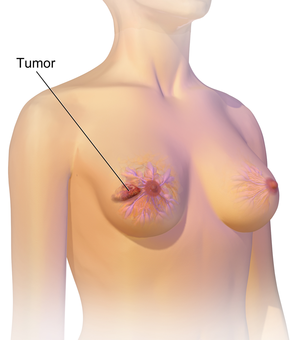
Meme kanseri en sık meme dokusunun geri kalanından farklı bir his veren bir yumru olarak ortaya çıkar. Bir kişi parmak uçlarıyla böyle bir yumru tespit ettiğinde vakaların% 80'inden fazlası keşfedilir. Bununla birlikte, en erken meme kanserleri bir mamogram ile tespit edilir . Koltuk altlarında bulunan lenf düğümlerinde bulunan yumrular da meme kanserine işaret edebilir.
Diğer meme dokusundan farklı kalınlaşma, bir memenin daha büyük veya daha alçak olması, meme ucunun pozisyon veya şekil değiştirmesi veya içe dönmesi, ciltte büzülme veya çukurlaşma, meme başında veya çevresinde kızarıklık, meme kanserinin yumru dışındaki belirtileri meme kanseri belirtileri olabilir. meme uçları, memenin bir kısmında veya koltuk altında sürekli ağrı ve koltuk altı veya köprücük kemiği çevresinde şişlik. Ağrı (" mastodini "), meme kanserinin varlığını veya yokluğunu belirlemede güvenilir olmayan bir araçtır, ancak diğer meme sağlığı sorunlarının göstergesi olabilir.
Meme kanserinin bir başka semptom kompleksi memenin Paget hastalığıdır . Bu sendrom, egzamaya benzeyen cilt değişiklikleri olarak kendini gösterir; meme başı derisinde kızarıklık, renk değişikliği veya hafif pullanma gibi. Memenin Paget hastalığı ilerledikçe, semptomlar arasında karıncalanma, kaşıntı, artan hassasiyet, yanma ve ağrı olabilir. Meme ucundan akıntı da olabilir. Memede Paget hastalığı teşhisi konan kadınların yaklaşık yarısının memesinde de bir yumru vardır.
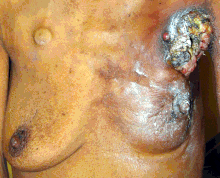
İltihaplı meme kanseri, meme kanserinin nadir görülen (meme kanseri teşhisinin yalnızca %5'inden azında görülür) ancak memenin üst kısmında oluşan şişmiş, kırmızı alanlar ile karakterize agresif bir meme kanseri türüdür. Enflamatuar meme kanserinin görsel etkileri, lenf damarlarının kanser hücreleri tarafından bloke edilmesinin bir sonucudur. Bu meme kanseri türü daha çok genç yaşlarda, obez kadınlarda ve Afro-Amerikan kadınlarda teşhis edilir. İnflamatuar meme kanseri bir yumru şeklinde ortaya çıkmadığı için bazen teşhiste gecikme olabilir.
Meme salgı karsinomu (MSC), yalnızca memede oluşan salgı karsinomlarının nadir bir şeklidir . Genellikle yetişkinlerde gelişir, ancak vakaların önemli bir yüzdesinde çocukları da etkiler: MSC, tüm çocukluk çağı meme kanserlerinin %80'ini oluşturur. MSC lezyonları tipik olarak yavaş büyüyen, ağrısız, küçük duktal meme tümörleridir ; orijin kanalları etrafındaki dokuyu istila etmiş , sıklıkla sentinel lenf nodlarına ve/veya aksiller lenf nodlarına yayılmıştır , ancak nadiren uzak dokulara metastaz yapmıştır. Bu tümörler tipik olarak ayırt edici mikroskobik özelliklere ve NTRK3 geninin bir kısmının ETV6-NTRK3 füzyon geni oluşturmak için ETV6 geninin bir kısmına kaynaştığı dengeli bir genetik translokasyon taşıyan tümör hücrelerine sahiptir . Bu füzyon geni, ETV6-NTRK3 olarak adlandırılan kimerik bir proteini kodlar . ETV6-NTRK3 proteininin NTRK3 kısmı, hücre proliferasyonunu ve hayatta kalmasını destekleyen ve böylece MSC gelişimine katkıda bulunabilen iki sinyal yolunu, PI3K/AKT/mTOR ve MAPK/ERK yollarını uyaran yukarı regüle edilmiş tirozin kinaz aktivitesine sahiptir. Konservatif cerrahi, modifiye radikal mastektomi ve radikal mastektomi yetişkinleri tedavi etmek için en sık kullanılan prosedürler olurken, MSC'li çocukları tedavi etmek için basit mastektomi, sentinel lenf nodu biyopsisi ile lokal eksizyon ve tam aksiller diseksiyon önerilmiştir. Her durumda, uzun vadeli, örneğin >20 yıl, takip muayeneleri önerilir. Uzak dokulara metastaz yapmış nispeten nadir MSC vakaları, kemoterapi ve radyoterapiye çok az yanıt vermiş veya hiç yanıt vermemiştir. Metastatik hastalığı olan üç hasta , ETV6-NTRK3 füzyon proteininin tirozin kinaz aktivitesini inhibe eden bir ilaç olan Entrectinib'e iyi kısmi yanıtlar verdi . Yavaş büyümesi ve uzak dokulara düşük metastaz oranı nedeniyle, MSC'li bireylerin 20 yıllık sağkalım oranları %93.16'dır.
Nadir durumlarda, başlangıçta bir fibroadenom (sert, hareketli, kanserli olmayan yumru) olarak görünen şey, aslında bir filloides tümörü olabilir . Filloid tümörler , memenin stroması (bağ dokusu) içinde oluşur ve stromal doku kadar glandüler doku da içerir. Filloides tümörleri olağan anlamda evrelendirilmez; mikroskop altındaki görünümlerine göre iyi huylu, sınırda veya kötü huylu olarak sınıflandırılırlar.
Kötü huylu tümörler, metastatik tümörlerle sonuçlanabilir - ikincil tümörler (birincil tümörden kaynaklanan), menşe bölgesinin ötesine yayılır. Metastatik meme kanserinin neden olduğu semptomlar, metastazın konumuna bağlı olacaktır. Yaygın metastaz bölgeleri arasında kemik, karaciğer, akciğer ve beyin bulunur. Kanser bu kadar istilacı bir duruma ulaştığında, 4. evre kanser olarak sınıflandırılır ve bu durumdaki kanserler genellikle ölümcüldür. Evre 4 kanserin yaygın semptomları arasında açıklanamayan kilo kaybı, kemik ve eklem ağrısı, sarılık ve nörolojik semptomlar bulunur. Bu semptomlara spesifik olmayan semptomlar denir , çünkü bunlar diğer birçok hastalığın belirtileri olabilir. Nadiren meme kanseri, peripankreatik lenf nodları gibi son derece nadir bölgelere yayılarak biliyer obstrüksiyona yol açarak teşhis güçlüklerine neden olabilir.
Çoğu yumru dahil olmak üzere meme bozukluklarının çoğu semptomu, altta yatan meme kanserini temsil etmez. Örneğin, yumruların %20'den azı kanserlidir ve mastitis ve meme fibroadenomu gibi iyi huylu meme hastalıkları, meme bozukluğu semptomlarının daha yaygın nedenleridir.
Risk faktörleri
Risk faktörleri iki kategoriye ayrılabilir:
- değiştirilebilir risk faktörleri (alkollü içki tüketimi gibi insanların kendilerini değiştirebilecekleri şeyler) ve
- sabit risk faktörleri (yaş ve fizyolojik cinsiyet gibi değiştirilemeyen şeyler).
Meme kanseri için birincil risk faktörleri kadın olmak ve ileri yaştır. Diğer potansiyel risk faktörleri arasında genetik, çocuk doğurmama veya emzirme eksikliği, belirli hormonların yüksek seviyeleri, belirli beslenme kalıpları ve obezite yer alır. Bir çalışma, ışık kirliliğine maruz kalmanın meme kanseri gelişimi için bir risk faktörü olduğunu göstermektedir.
Tüm yetişkinler, alkollü içki içmemek , sağlıklı vücut kompozisyonunu korumak , sigara içmemek , sağlıklı beslenmek ve diğer eylemler dahil olmak üzere mümkün olan en sağlıklı yaşam tarzlarını sürdürürse , dünya çapındaki meme kanseri vakalarının neredeyse dörtte biri önlenebilir. Meme kanseri vakalarının kalan dörtte üçü yaşam tarzı değişiklikleriyle önlenemez.
Yaşam tarzı

Alkollü içki içmek , çok hafif içiciler (günde bir alkollü içkinin yarısından azını içen kadınlar) arasında bile meme kanseri riskini artırır . Risk, ağır içiciler arasında en yüksektir. Küresel olarak, yaklaşık 10 meme kanseri vakasından biri, alkollü içki içen kadınlardan kaynaklanmaktadır. Alkollü içki içmek en yaygın değiştirilebilir risk faktörleri arasındadır.
Obezite ve meme kanseri arasındaki ilişki doğrusal olmaktan çok uzaktır. Araştırmalar, yetişkinlikte hızlı kilo alanların, çocukluktan beri fazla kilolu olanlara göre daha yüksek risk altında olduğunu gösteriyor. Aynı şekilde orta kısımdaki aşırı yağ, alt vücutta taşınan fazla kilodan daha yüksek bir risk oluşturuyor gibi görünmektedir. Bu, kişinin yediği yemeğin kişinin VKİ'sinden daha önemli olduğu anlamına gelir . Riski artırabilecek diyet faktörleri, yüksek yağlı bir diyet ve obezite ile ilişkili yüksek kolesterol seviyelerini içerir. Diyet iyot eksikliği de bir rol oynayabilir. Elyaf için kanıt belirsizdir. 2015 yılında yapılan bir inceleme, lif alımını meme kanseri ile ilişkilendirmeye çalışan çalışmaların karışık sonuçlar verdiğini buldu. 2016 yılında, ergenlik döneminde düşük lif alımı ile meme kanseri arasında geçici bir ilişki gözlemlendi.
Tütün içmek, meme kanseri riskini artırıyor gibi görünmektedir, içilen miktar arttıkça ve yaşamda sigara içmeye ne kadar erken başlanırsa, risk o kadar yüksek olur. Uzun süreli sigara içenlerde göreceli risk %35 ila %50 artar.
Fiziksel aktivite eksikliği, vakaların yaklaşık% 10'uyla ilişkilendirilmiştir. Uzun süre düzenli olarak oturmak, meme kanserinden daha yüksek ölüm oranı ile ilişkilidir. Risk, düşürülmesine rağmen düzenli egzersizle reddedilmez.
Menopozu tedavi etmek için hormon tedavisi ayrıca meme kanseri riskinde artış ile ilişkilidir. Hormonal doğum kontrolünün kullanılması çoğu kadın için meme kanserine neden olmaz; bir etkisi varsa, küçüktür (kullanıcı yılı başına %0,01 mertebesinde; Amerika Birleşik Devletleri'ndeki anne ölüm oranıyla karşılaştırılabilir ), geçicidir ve kullanıcıların önemli ölçüde azalan yumurtalık ve endometrial kanser riskleri ile dengelenir. . Ailesinde meme kanseri öyküsü olanlar arasında, modern oral kontraseptif kullanımının meme kanseri riskini etkilediği görülmemektedir. Hormonal kontraseptiflerin meme kanseri yatkınlık genleri BRCA1 veya BRCA2'de mutasyonları olan kadınlarda zaten yüksek olan meme kanseri oranlarını artırıp artırmayacağı daha az kesindir .
Emzirmek, meme kanseri de dahil olmak üzere çeşitli kanser türlerinin riskini azaltır. 1980'lerde, kürtaj-meme kanseri hipotezi, isteyerek kürtajın meme kanseri gelişme riskini artırdığını öne sürdü . Bu hipotez, ne düşüklerin ne de kürtajların yüksek meme kanseri riski ile ilişkili olmadığı sonucuna varan kapsamlı bilimsel araştırmanın konusuydu .
Diğer risk faktörleri arasında radyasyon ve vardiyalı çalışma ve rutin gece geç saatlerde yemek yeme ile ilgili sirkadiyen aksamalar yer alır. Poliklorlu bifeniller , polisiklik aromatik hidrokarbonlar ve organik çözücüler dahil olmak üzere bir dizi kimyasal da bağlantılıdır Mamografiden gelen radyasyon düşük doz olmasına rağmen, 40 ila 80 yaşları arasında yıllık taramanın yaklaşık 225 ölümcül vakaya neden olacağı tahmin edilmektedir. taranan milyon kadın başına meme kanseri.
Genetik
Genetiğin tüm vakaların %5-10'unun birincil nedeni olduğuna inanılmaktadır. Annesine 50 yaşından önce tanı konulan kadınlarda risk 1,7, annesine 50 yaş ve sonrasında tanı konanlarda risk 1,4 kat artıyor. Sıfır, bir veya iki akrabasında etkilenenlerde, 80 yaşından önce meme kanseri riski %7,8, %13,3 ve %21,1 olup, hastalıktan ölüm oranı sırasıyla %2,3, %4,2 ve %7,6'dır. Birinci derece akrabalarında meme kanseri olanlarda 40-50 yaş arası meme kanseri riski genel popülasyonun iki katıdır.
Vakaların %5'inden azında genetik, kalıtsal meme-yumurtalık kanseri sendromuna neden olarak daha önemli bir rol oynar . Buna BRCA1 ve BRCA2 gen mutasyonunu taşıyanlar da dahildir . Bu mutasyonlar, etkilenenlerde %60-80 meme kanseri riski ile toplam genetik etkinin %90'ına kadarını oluşturur. Diğer önemli mutasyonlar arasında p53 ( Li–Fraumeni sendromu ), PTEN ( Cowden sendromu ) ve STK11 ( Peutz–Jeghers sendromu ), CHEK2 , ATM , BRIP1 ve PALB2 yer alır . 2012'de araştırmacılar, genetik olarak farklı dört meme kanseri türü olduğunu ve her türde, ayırt edici genetik değişikliklerin birçok kansere yol açtığını söyledi.
Diğer genetik yatkınlıklar, meme dokusunun yoğunluğu ve hormonal seviyeleri içerir. Yoğun meme dokusuna sahip kadınların tümör alma olasılığı daha yüksektir ve meme kanseri teşhisi konma olasılığı daha düşüktür çünkü yoğun doku, tümörleri mamogramlarda daha az görünür hale getirir. Ayrıca, doğal olarak yüksek östrojen ve progesteron seviyelerine sahip kadınlar da tümör gelişimi için daha yüksek risk altındadır.
Tıbbi durumlar
Fibrokistik meme değişiklikleri gibi iyi huylu meme durumlarında bulunan atipik duktal hiperplazi ve lobüler karsinom in situ gibi meme değişiklikleri , artan meme kanseri riski ile ilişkilidir.
Diabetes mellitus da meme kanseri riskini artırabilir. Lupus eritematozus gibi otoimmün hastalıkların da meme kanserine yakalanma riskini artırdığı görülmektedir.
Sporadik meme kanserinin ana nedenleri hormon seviyeleri ile ilişkilidir. Meme kanseri östrojen tarafından teşvik edilir. Bu hormon ergenlik, adet döngüleri ve hamilelik boyunca meme gelişimini aktive eder. Adet dönemlerinde östrojen ve progesteron arasındaki dengesizlik hücre çoğalmasına neden olur. Ayrıca, östrojenin oksidatif metabolitleri DNA hasarını ve mutasyonları artırabilir. Tekrarlanan döngü ve onarım sürecinin bozulması, normal bir hücreyi mutasyon yoluyla pre-malign ve nihayetinde malign hücreye dönüştürebilir. Premalign evre sırasında, meme kanseri gelişimini desteklemek için stromal hücrelerin yüksek proliferasyonu östrojen tarafından aktive edilebilir. Ligand bağlama aktivasyonu sırasında ER, belirli genlerin promotoru içindeki östrojen yanıt elemanları ile etkileşerek gen ekspresyonunu düzenleyebilir. Östrojen eksikliği nedeniyle ER'nin ekspresyonu ve aktivasyonu, hücre dışı sinyaller tarafından uyarılabilir. İlginç bir şekilde, ER, büyüme faktörü reseptörleri dahil olmak üzere çeşitli proteinlere doğrudan bağlanarak, hücre büyümesi ve hayatta kalmasıyla ilgili genlerin ekspresyonunu destekleyebilir.
Kandaki yükselmiş prolaktin seviyeleri, artan meme kanseri riski ile ilişkilidir. İki milyondan fazla kişiyle yapılan gözlemsel araştırmanın bir meta-analizi, antipsikotik kullanımı ile meme kanseri arasında orta düzeyde bir ilişki olduğunu ve muhtemelen belirli ajanların prolaktin uyandıran özelliklerinin aracılık ettiğini ileri sürdü.
patofizyoloji
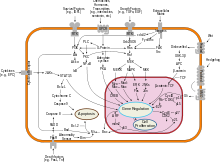
Diğer kanserler gibi meme kanseri de çevresel (dış) bir faktör ile genetik olarak duyarlı bir konakçı arasındaki etkileşim nedeniyle oluşur. Normal hücreler gerektiği kadar bölünür ve durur. Diğer hücrelere bağlanırlar ve dokularda yerlerinde kalırlar. Hücreler, bölünmeyi durdurma, diğer hücrelere bağlanma, ait oldukları yerde kalma ve zamanında ölme yeteneklerini yitirdiklerinde kanserli hale gelirler.
Normal hücreler , artık ihtiyaç duyulmadığında kendi kendini yok eder ( programlanmış hücre ölümü ). O zamana kadar hücreler, birkaç protein kümesi ve yolu tarafından programlanmış ölümden korunur. Koruyucu yollardan biri de PI3K / AKT yoludur; diğeri ise RAS / MEK / ERK yoludur. Bazen bu koruyucu yollardaki genler, onları kalıcı olarak "açık" hale getirecek şekilde mutasyona uğrar ve artık ihtiyaç kalmadığında hücreyi kendi kendini yok edemez hale getirir. Bu, diğer mutasyonlarla birlikte kansere neden olan adımlardan biridir. Normalde PTEN proteini, hücre programlanmış hücre ölümü için hazır olduğunda PI3K/AKT yolunu kapatır. Bazı meme kanserlerinde, PTEN proteini geni mutasyona uğrar, bu nedenle PI3K/AKT yolu "açık" konumda kalır ve kanser hücresi kendi kendini yok etmez.
Meme kanserine yol açabilen mutasyonlar, deneysel olarak östrojen maruziyetiyle ilişkilendirilmiştir. Ek olarak, G-proteinine bağlı östrojen reseptörleri, meme kanseri de dahil olmak üzere dişi üreme sisteminin çeşitli kanserleriyle ilişkilendirilmiştir.
Stromal hücreler ve epitel hücreleri arasındaki etkileşimde anormal büyüme faktörü sinyali , malign hücre büyümesini kolaylaştırabilir. Meme adipoz dokusunda leptinin aşırı ekspresyonu, hücre proliferasyonunun artmasına ve kansere yol açar.
Amerika Birleşik Devletleri'nde meme kanseri veya yumurtalık kanseri olan kadınların yüzde 10 ila 20'sinin birinci veya ikinci derece akrabalarında bu hastalıklardan biri var. Meme kanseri olan erkeklerin olasılığı daha da yüksektir. Bu kanserleri geliştirmeye yönelik ailesel eğilim, kalıtsal meme-yumurtalık kanseri sendromu olarak adlandırılır . Bunlardan en iyi bilineni olan BRCA mutasyonları , yaşam boyu meme kanseri riskini yüzde 60 ila 85 arasında ve yaşam boyu yumurtalık kanseri riskini yüzde 15 ila 40 arasında verir. p53 , BRCA1 ve BRCA2 gibi kanserle ilişkili bazı mutasyonlar, DNA'daki hataları düzeltme mekanizmalarında meydana gelir . Bu mutasyonlar ya kalıtsaldır ya da doğumdan sonra edinilir. Muhtemelen, kontrolsüz bölünmeye, bağlanma eksikliğine ve uzak organlara metastaza izin veren daha fazla mutasyona izin veriyorlar. Bununla birlikte, taşıyıcı aileler arasındaki kalıtsal BRCA gen mutasyonlarının çok ötesine geçen kalıntı risk varyasyonuna dair güçlü kanıtlar vardır . Bu gözlemlenmemiş risk faktörlerinden kaynaklanır. Bu, çevresel ve diğer nedenleri meme kanseri tetikleyicileri olarak gösterir. BRCA1 veya BRCA2 genlerindeki kalıtsal mutasyon, DNA çapraz bağlarının ve DNA çift sarmal kırıklarının (kodlanmış proteinin bilinen işlevleri) onarımını engelleyebilir. Bu kanserojenler, genellikle BRCA1 ve BRCA2 içeren yollarla onarım gerektiren DNA çapraz bağları ve çift sarmal kırılmaları gibi DNA hasarına neden olur. Bununla birlikte, BRCA genlerindeki mutasyonlar, tüm meme kanserlerinin yalnızca yüzde 2 ila 3'ünü oluşturur. Levin ve ark. BRCA1 ve BRCA2 mutasyonlarının tüm taşıyıcıları için kanserin kaçınılmaz olmayabileceğini söyleyin . Kalıtsal meme-yumurtalık kanseri sendromlarının yaklaşık yarısı bilinmeyen genleri içerir. Ayrıca bazı latent virüsler, BRCA1 geninin ekspresyonunu azaltabilir ve meme tümörü riskini artırabilir.
GATA-3, östrojen reseptörü (ER) ve epitelyal farklılaşma ile ilişkili diğer genlerin ekspresyonunu doğrudan kontrol eder ve GATA-3'ün kaybı, kanser hücresi istilası ve metastaz nedeniyle farklılaşma kaybına ve kötü prognoza yol açar.
Teşhis
Çoğu meme kanseri türünün , memenin etkilenen bölgesinden alınan bir örneğin veya biyopsinin mikroskobik analiziyle teşhis edilmesi kolaydır . Ayrıca, özel laboratuvar muayeneleri gerektiren meme kanseri türleri de vardır.
En sık kullanılan iki tarama yöntemi, bir sağlık uzmanı tarafından göğüslerin fizik muayenesi ve mamografi, bir yumruğun kanser olma olasılığını yaklaşık olarak sunabilir ve basit bir kist gibi diğer bazı lezyonları da saptayabilir . Bu incelemeler sonuçsuz kaldığında, bir sağlık uzmanı tanının konmasına yardımcı olmak için mikroskobik analiz ( ince iğne aspirasyonu veya ince iğne aspirasyonu ve sitolojisi, İİAS olarak bilinen bir prosedür) için yumrudaki sıvının bir örneğini alabilir . Bir sağlık hizmeti sağlayıcısının ofisinde veya kliniğinde bir iğne aspirasyonu yapılabilir. İşlem sırasında ağrıyı önlemek için meme dokusunu uyuşturmak için lokal anestezik kullanılabilir, ancak yumru derinin altında değilse gerekli olmayabilir. Berrak bir sıvının bulunması, yumrunun kanserli olma olasılığını oldukça düşük kılar, ancak kanlı sıvı, kanserli hücreler için mikroskop altında incelenmek üzere gönderilebilir. Göğüslerin fizik muayenesi, mamografi ve İİAS birlikte meme kanserini iyi derecede doğrulukla teşhis etmek için kullanılabilir.
Biyopsi için diğer seçenekler arasında meme kitlesinin bir bölümünün çıkarıldığı prosedürler olan çekirdek biyopsisi veya vakum yardımlı meme biyopsisi ; veya tüm yumruğun çıkarıldığı bir eksizyonel biyopsi . Çoğu zaman, bir sağlık uzmanı tarafından yapılan fizik muayene, mamografi ve özel durumlarda yapılabilecek ek testler ( ultrason veya MRG ile görüntüleme gibi ) sonuçları, kesin tanı ve birincil tedavi yöntemi olarak eksizyonel biyopsiyi garanti etmek için yeterlidir.
Eksize edilmiş insan meme dokusu , sarı yağ dokusu içinde 2 cm çapında düzensiz, yoğun, beyaz yıldız şeklinde bir kanser alanı gösteriyor
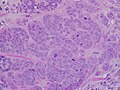
Minimum tübül oluşumu, belirgin pleomorfizm ve belirgin mitozlar , 40x alan ile yüksek dereceli invaziv duktal karsinom
Normal bir memeyi (solda) ve kanserli bir memeyi (sağda) gösteren mamogramlar
sınıflandırma
Meme kanserleri birkaç derecelendirme sistemine göre sınıflandırılır. Bunların her biri prognozu etkiler ve tedavi yanıtını etkileyebilir. Bir meme kanserinin tanımı, optimal olarak tüm bu faktörleri içerir.
- histopatoloji _ Meme kanseri genellikle öncelikle histolojik görünümüne göre sınıflandırılır . Çoğu meme kanseri, kanalları veya lobülleri kaplayan epitelden türetilir ve bu kanserler, duktal veya lobüler karsinom olarak sınıflandırılır. Karsinoma in situ, düşük dereceli kanserli veya prekanseröz hücrelerin meme kanalı gibi belirli bir doku kompartımanında çevreleyen dokuyu istila etmeden büyümesidir. Buna karşılık, invaziv karsinom kendisini başlangıçtaki doku bölmesiyle sınırlamaz.
- not _ Derecelendirme, meme kanseri hücrelerinin görünümünü normal meme dokusunun görünümüyle karşılaştırır. Göğüs gibi bir organdaki normal hücreler farklılaşır, yani o organın bir parçası olarak işlevlerini yansıtan belirli şekiller ve formlar alırlar. Kanserli hücreler bu farklılaşmayı kaybeder. Kanserde, normalde düzenli bir şekilde sıralanarak süt kanallarını oluşturan hücreler düzensizleşir. Hücre bölünmesi kontrolsüz hale gelir. Hücre çekirdekleri daha az üniform hale gelir. Patologlar hücreleri iyi farklılaşmış (düşük dereceli), orta derecede farklılaşmış (orta dereceli) ve az farklılaşmış (yüksek dereceli) olarak tanımlar, çünkü hücreler normal meme hücrelerinde görülen özellikleri aşamalı olarak kaybeder. Kötü diferansiye kanserler (dokuları normal meme dokusuna en az benzeyenler) daha kötü prognoza sahiptir.
-
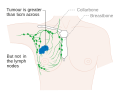
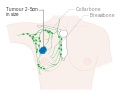
sahne . TNM sistemi kullanılarak meme kanseri evrelemesi , tümörün boyutuna ( T ), tümörün koltuk altlarındaki lenf bezlerine ( N ) yayılıp yayılmadığına ( N ) ve tümörün metastaz yapıp yapmadığına ( M ) (örn. vücudun daha uzak bir kısmına yayıldı). Daha büyük boyut, nodal yayılım ve metastaz, daha büyük bir evre sayısına ve daha kötü bir prognoza sahiptir. Ana aşamalar:
- Aşama 0, duktal karsinoma in situ (DCIS) veya lobüler karsinoma in situ (LCIS) olmak üzere kanser öncesi veya belirleyici bir durumdur .
- Aşama 1-3, meme veya bölgesel lenf düğümleri içindedir.
- Evre 4, meme ve bölgesel lenf bezlerinin ötesine yayıldığı için prognozu daha az olan 'metastatik' kanserdir .
- İmkan varsa, metastatik kanser belirtileri aramak için seçilmiş vakalarda evreleme sürecinin bir parçası olarak görüntüleme çalışmaları kullanılabilir. Bununla birlikte, düşük metastaz riski olan meme kanseri vakalarında, PET taramaları , CT taramaları veya kemik taramaları ile ilişkili riskler , bu prosedürler kişiyi önemli miktarda potansiyel olarak tehlikeli iyonlaştırıcı radyasyona maruz bıraktığından, olası faydalardan ağır basar.
-
Reseptör durumu . Meme kanseri hücrelerinin yüzeylerinde, sitoplazmalarında ve çekirdeklerinde reseptörleri vardır . Hormonlar gibi kimyasal haberciler reseptörlere bağlanır ve bu hücrede değişikliklere neden olur. Meme kanseri hücrelerinin üç önemli reseptörü olabilir veya olmayabilir: östrojen reseptörü (ER), progesteron reseptörü (PR) ve HER2 . ER+ kanser hücreleri (yani östrojen reseptörlerine sahip kanser hücreleri) büyümeleri için östrojene bağımlıdır, bu nedenle östrojen etkilerini bloke eden ilaçlarla (örn. tamoksifen ) tedavi edilebilirler ve genellikle daha iyi bir prognoza sahiptirler. Tedavi edilmeyen HER2+ meme kanserleri, genellikle HER2- meme kanserlerinden daha agresiftir, ancak HER2+ kanser hücreleri, monoklonal antikor trastuzumab (geleneksel kemoterapi ile kombinasyon halinde) gibi ilaçlara yanıt verir ve bu, prognozu önemli ölçüde iyileştirmiştir. Bu üç reseptör türünden herhangi birine (östrojen reseptörleri, progesteron reseptörleri veya HER2) sahip olmayan hücrelere üçlü negatif denir, ancak bunlar sıklıkla androjen reseptörü ve prolaktin reseptörü gibi diğer hormonlar için reseptörler ifade eder .
- DNA tahlilleri . DNA mikrodizileri dahil olmak üzere çeşitli türlerde DNA testi, normal hücreleri meme kanseri hücreleriyle karşılaştırmıştır. Belirli bir meme kanserindeki spesifik değişiklikler, kanseri çeşitli şekillerde sınıflandırmak için kullanılabilir ve o DNA tipi için en etkili tedavinin seçilmesine yardımcı olabilir.
Tarama
Meme kanseri taraması, erken teşhisin sonuçları iyileştireceği varsayımı altında daha erken bir teşhis elde etmek amacıyla başka türlü sağlıklı olmayan kadınların meme kanseri için test edilmesini ifade eder. Klinik ve kendi kendine meme muayenesi , mamografi , genetik tarama, ultrason ve manyetik rezonans görüntüleme dahil olmak üzere bir dizi tarama testi kullanılmıştır .
Klinik veya kendi kendine meme muayenesi, memeyi topaklar veya diğer anormallikler için hissetmeyi içerir. Klinik meme muayeneleri sağlık çalışanları tarafından yapılırken kendi kendine meme muayeneleri kişinin kendisi tarafından yapılır. Kanıtlar, meme muayenesinin her iki türünün de etkinliğini desteklemez, çünkü bir yumru bulunabilecek kadar büyük olduğunda muhtemelen birkaç yıldır büyüyordur ve bu nedenle kısa sürede muayene yapılmadan bulunabilecek kadar büyük olacaktır. Meme kanseri için mamografik tarama, memeyi herhangi bir karakteristik olmayan kitle veya topaklar açısından incelemek için X ışınlarını kullanır. Bir tarama sırasında meme sıkıştırılır ve bir teknisyen birden fazla açıdan fotoğraf çeker. Genel bir mamogram tüm memenin fotoğraflarını çekerken, tanısal bir mamogram belirli bir yumruya veya ilgili alana odaklanır.
Bazı ulusal kuruluşlar meme kanseri taramasını önermektedir. ABD Önleyici Hizmetler Görev Gücü ve American College of Physicians , ortalama bir kadın için 50 ila 74 yaş arasındaki kadınlarda iki yılda bir mamografi önermektedir . , Avrupa Komisyonu 2 ila 3 yılda bir 45 ila 75 arasında mamografi önerirken, Kanada'da 2 ila 3 yıl sıklıkta 50 ila 74 yaş arasında tarama önerilir. Amerikan Kanser Derneği ayrıca 40 yaş ve üstü kadınların yılda bir kez mamografi çektirmesini onaylamaktadır. Bu görev gücü raporları, gereksiz ameliyat ve endişeye ek olarak, daha sık mamografi çekmenin risklerinin radyasyonun neden olduğu meme kanserinde küçük ama önemli bir artışı içerdiğine işaret ediyor.
Cochrane işbirliği (2013), en iyi kalitede kanıtın, tarama mamografisinden kaynaklanan ne kansere özgü ölümlerde ne de tüm nedenlere bağlı ölümlerde azalma göstermediğini belirtmektedir. Analize daha az titiz denemeler eklendiğinde, meme kanserine bağlı ölüm oranında %0,05'lik bir azalma vardır (10 yılda meme kanserinden kaynaklanan 2000 ölümde 1'lik bir azalma veya meme kanserinden kaynaklanan görece %15'lik bir azalma). 10 yıldan fazla tarama, aşırı teşhis ve aşırı tedavi oranlarında %30'luk bir artışa (1000'de 3 ila 14) neden olur ve yarısından fazlasında en az bir yanlış pozitif test bulunur. Bu durum mamografi taramasının daha mı iyi yoksa daha mı zararlı olduğunun net olmadığı görüşüne yol açmıştır. Cochrane, meme kanseri tedavisindeki son gelişmeler ve meme kanseri taramasından kaynaklanan yanlış pozitiflerin gereksiz tedaviye yol açma riskleri nedeniyle, "bu nedenle, herhangi bir yaşta meme kanseri taramasına katılmanın artık yararlı görünmediğini" belirtiyor. Bir tarama yöntemi olarak MRG'nin standart mamografiye göre daha fazla zararı veya faydası olup olmadığı bilinmemektedir.
önleme
Yaşam tarzı
Kadınlar, sağlıklı bir kiloyu koruyarak, alkol kullanımını azaltarak , fiziksel aktiviteyi artırarak ve emzirerek meme kanseri risklerini azaltabilirler . Bu modifikasyonlar ABD'de meme kanserlerinin %38'ini, Birleşik Krallık'ta %42'sini, Brezilya'da %28'ini ve Çin'de %20'sini önleyebilir. Tempolu yürüyüş gibi orta düzeyde egzersizin faydaları, menopoz sonrası kadınlar da dahil olmak üzere tüm yaş gruplarında görülür. Yüksek düzeyde fiziksel aktivite, meme kanseri riskini yaklaşık %14 oranında azaltır. Düzenli fiziksel aktiviteyi teşvik eden ve obeziteyi azaltan stratejiler, kardiyovasküler hastalık ve diyabet risklerini azaltmak gibi başka faydalara da sahip olabilir. Avrupa kökenli 130.957 kadından alınan verileri içeren bir araştırma, "daha yüksek düzeyde fiziksel aktivitenin ve daha az hareketsiz zamanın meme kanseri riskini azalttığına dair güçlü kanıtlar buldu ve sonuçlar genellikle meme kanseri alt türleri arasında tutarlıydı".
Amerikan Kanser Derneği ve Amerikan Klinik Onkoloji Derneği, 2016 yılında insanların sebze, meyve, kepekli tahıllar ve baklagiller açısından zengin bir diyet yemeleri gerektiğini tavsiye etti. Yüksek miktarda narenciye alımı, meme kanseri riskinde %10'luk bir azalma ile ilişkilendirilmiştir. Deniz omega-3 çoklu doymamış yağ asitlerinin riski azalttığı görülmektedir. Soya bazlı gıdaların yüksek tüketimi riski azaltabilir.
önleyici cerrahi
İlişkili BRCA1 ve BRCA2 mutasyonları olan kadınlarda, herhangi bir kanser teşhisi konmadan veya herhangi bir şüpheli kitle veya başka bir lezyon ortaya çıkmadan önce her iki memenin de alınması ("profilaktik bilateral mastektomi " veya "risk azaltıcı mastektomi" olarak bilinen bir prosedür) düşünülebilir. nihai meme kanseri teşhisi için önemli ölçüde yüksek bir risk ile. Kanıtlar, bu prosedürü en yüksek risk altındaki kadınlar dışında kimsede destekleyecek kadar güçlü değil. Genetik danışmanlık sonrası aile riski yüksek olanlarda BRCA testi önerilir. Rutin olarak tavsiye edilmez. Bunun nedeni, zararsız polimorfizmlerden açıkça tehlikeli çerçeve kayması mutasyonlarına kadar BRCA genlerinde birçok değişiklik biçimi olmasıdır . Genlerdeki tanımlanabilir değişikliklerin çoğunun etkisi belirsizdir. Ortalama riskli bir kişide test yapmak, özellikle bu belirsiz, işe yaramaz sonuçlardan birini döndürme olasılığı yüksektir. Meme kanseri olan bir kişide ikinci memenin çıkarılması (kontralateral risk azaltıcı mastektomi veya CRRM) ikinci memede kanser riskini azaltabilir, ancak meme kanseri olanlarda ikinci memenin çıkarılmasının sağkalımı iyileştirip iyileştirmediği açık değildir. Hatalı BRCA1 veya BRCA2 genleri için pozitif test yapan artan sayıda kadın , risk azaltıcı ameliyat olmayı seçiyor . Aynı zamanda, prosedür için ortalama bekleme süresi iki yıldır ve önerilenden çok daha uzundur.
ilaçlar
Seçici östrojen reseptörü modülatörleri, meme kanseri riskini azaltır, ancak tromboembolizm ve endometrial kanser riskini artırır . Ölüm riskinde genel bir değişiklik yoktur. Bu nedenle, ortalama risk altındaki kadınlarda meme kanserinin önlenmesi için önerilmemektedir, ancak yüksek risk altındaki ve 35 yaşın üzerindeki kadınlara önerilmesi tavsiye edilmektedir. Bu ilaçlarla tedavi süreci. Aromataz inhibitörleri ( eksemestan ve anastrozol gibi ), meme kanseri riskini azaltmada seçici östrojen reseptör modülatörlerinden (tamoksifen gibi) daha etkili olabilir ve endometriyal kanser ve tromboembolizm riskinde artış ile ilişkili değildir.
Yönetmek
Meme kanserinin yönetimi, kanserin evresi ve kişinin yaşı gibi çeşitli faktörlere bağlıdır. Kanser daha ilerlediğinde veya tedaviyi takiben kanserin tekrarlama riski daha yüksek olduğunda tedaviler daha agresiftir.
Meme kanseri genellikle ameliyatla tedavi edilir, bunu kemoterapi veya radyasyon tedavisi veya her ikisi takip edebilir. Multidisipliner bir yaklaşım tercih edilir. Hormon reseptörü pozitif kanserler genellikle birkaç yıl boyunca hormon bloke edici tedavi ile tedavi edilir. Monoklonal antikorlar veya diğer bağışıklık modüle edici tedaviler, belirli metastatik vakalarda ve meme kanserinin diğer ileri evrelerinde uygulanabilir, ancak bu tedavi aralığı hala araştırılmaktadır.
Ameliyat

Cerrahi, tipik olarak çevreleyen dokunun bir kısmı ile birlikte tümörün fiziksel olarak çıkarılmasını içerir. Ameliyat sırasında bir veya daha fazla lenf düğümünden biyopsi alınabilir; Lenf nodu örneklemesi giderek artan bir şekilde bir sentinel lenf nodu biyopsisi ile gerçekleştirilmektedir .
Standart ameliyatlar şunları içerir:
- Mastektomi : Memenin tamamının alınması.
- Quadrantektomi : Memenin dörtte birinin çıkarılması.
- Lumpektomi : Memenin küçük bir bölümünün alınması.
Tümör çıkarıldıktan sonra, kişi arzu ederse, tedavi edilen bölgenin estetik görünümünü iyileştirmek için bir plastik cerrahi türü olan meme rekonstrüksiyonu ameliyatı yapılabilir. Alternatif olarak, kadınlar giysi altında bir memeyi taklit etmek için meme protezlerini kullanırlar veya düz bir göğüs seçerler. Meme ucu protezi mastektomi sonrası her zaman kullanılabilir.
İlaç tedavisi
Ameliyat sonrası ve ameliyata ek olarak kullanılan ilaçlara adjuvan tedavi denir . Ameliyattan önce kemoterapi veya diğer tedavi türleri neoadjuvan tedavi olarak adlandırılır . Aspirin, diğer tedavilerle birlikte kullanıldığında meme kanserinden ölümleri azaltabilir.
Adjuvan meme kanseri tedavisi için şu anda kullanılan üç ana ilaç grubu vardır: hormon bloke edici ajanlar, kemoterapi ve monoklonal antikorlar.
Hormon tedavisi
Bazı meme kanserleri büyümeye devam etmek için östrojen gerektirir. Yüzeylerinde östrojen reseptörlerinin (ER+) ve progesteron reseptörlerinin (PR+) (bazen birlikte hormon reseptörleri olarak anılır) mevcudiyeti ile tanımlanabilirler. Bu ER+ kanserleri, reseptörleri bloke eden ilaçlarla, örneğin tamoksifenle veya alternatif olarak bir aromataz inhibitörüyle , örneğin anastrozol veya letrozolle östrojen üretimini bloke eden ilaçlarla tedavi edilebilir . Tamoksifen kullanımı 10 yıl önerilir. Tamoksifen menopoz sonrası kanama , endometriyal polipler , hiperplazi ve endometriyal kanser riskini artırır ; levonorgestrel salan bir intrauterin sistemle tamoksifen kullanmak bir ila iki yıl sonra vajinal kanamayı artırabilir, ancak bir şekilde endometrial polipleri ve hiperplaziyi azaltır, ancak endometriyal kanseri zorunlu değildir. Letrozol beş yıl süreyle tavsiye edilir.
Aromataz inhibitörleri sadece menopoz sonrası kadınlar için uygundur; ancak bu grupta tamoksifenden daha iyi görünmektedirler. Bunun nedeni, menopoz sonrası kadınlardaki aktif aromatazın, menopoz öncesi kadınlardaki yaygın formdan farklı olmasıdır ve bu nedenle bu ajanlar, menopoz öncesi kadınların baskın aromatazını inhibe etmede etkisizdir. Aromataz inhibitörleri, yumurtalık fonksiyonu bozulmamış premenopozal kadınlara verilmemelidir (yumurtalıklarının çalışmasını durdurmak için tedavi görmedikleri sürece). CDK inhibitörleri, endokrin veya aromataz tedavisi ile kombinasyon halinde kullanılabilir .
Kemoterapi
Kemoterapi ağırlıklı olarak 2-4 evredeki meme kanseri vakalarında kullanılır ve özellikle östrojen reseptörü negatif (ER-) hastalıkta faydalıdır. Kemoterapi ilaçları, genellikle 3-6 aylık periyotlar halinde kombinasyon halinde uygulanır. "AC" olarak bilinen en yaygın rejimlerden biri, siklofosfamidi doksorubisin ile birleştirir . Bazen docetaxel gibi bir taksan ilacı eklenir ve rejim daha sonra "CAT" olarak bilinir. Diğer bir yaygın tedavi siklofosfamid, metotreksat ve florourasildir (veya "CMF"). Kemoterapi ilaçlarının çoğu, hızlı büyüyen ve/veya hızla çoğalan kanser hücrelerini, ya replikasyon sırasında DNA hasarına neden olarak ya da diğer mekanizmalarla yok ederek çalışır. Bununla birlikte, ilaçlar aynı zamanda hızlı büyüyen normal hücrelere de zarar vererek ciddi yan etkilere neden olabilir. Örneğin doksorubisinin en tehlikeli komplikasyonu kalp kasının hasar görmesidir.
monoklonal antikorlar
HER2'ye monoklonal bir antikor olan Trastuzumab , evre 1-3 HER2-pozitif meme kanserlerinin beş yıllık hastalıksız sağkalımını yaklaşık %87'ye (genel sağkalım %95) yükseltmiştir. Meme kanserlerinin %25 ila %30'u HER2 genini veya bunun protein ürününü aşırı ifade eder ve meme kanserinde HER2'nin aşırı ifadesi, artan hastalık nüksü ve daha kötü prognoz ile ilişkilidir. Ancak trastuzumab çok pahalıdır ve kullanımı ciddi yan etkilere neden olabilir (onu alan kişilerin yaklaşık %2'sinde önemli kalp hasarı gelişir). Başka bir antikor pertuzumab, HER2 dimerizasyonunu önler ve şiddetli hastalıkta trastuzumab ve kemoterapi ile birlikte önerilir .
Hedefli tedavi
Elacestrant (Orserdu), Ocak 2023'te Amerika Birleşik Devletleri'nde tıbbi kullanım için onaylandı.
Radyasyon
Radyoterapi, ameliyattan kaçmış olabilecek mikroskobik tümör hücrelerini yok etmek için tümör yatağı bölgesine ve bölgesel lenf düğümlerine ameliyattan sonra verilir. İntraoperatif olarak hedefe yönelik intraoperatif radyoterapi olarak verildiğinde , tümör mikroçevresi üzerinde de yararlı bir etkiye sahip olabilir. Radyasyon tedavisi , harici ışın radyoterapisi veya brakiterapi (dahili radyoterapi) olarak verilebilir . Geleneksel olarak meme kanseri ameliyatından sonra radyoterapi verilir . Meme kanseri ameliyatı sırasında da radyasyon verilebilir. Radyasyon, doğru dozda verildiğinde nüks riskini %50-66 oranında azaltabilir (riskte 1/2 – 2/3 oranında azalma) ve meme kanserinin sadece tümörün çıkarılmasıyla (Lumpektomi veya Geniş lokal eksizyon) tedavi edildiği durumlarda gerekli kabul edilir ). Erken meme kanserinde, kısmi meme ışınlaması memede tüm memeyi tedavi etmekle aynı kanser kontrolünü sağlamaz ve daha kötü yan etkilere neden olabilir.
takip bakımı
Birincil meme kanseri tedavisinden sonraki bakım, aksi takdirde 'takip bakımı' olarak adlandırılan, olası metastazların daha erken saptanmasını sağlamaya çalışmak için asemptomatik kişilerde düzenli laboratuvar testlerini içeren yoğun olabilir. Bir gözden geçirme, yalnızca düzenli fizik muayeneleri ve yıllık mamografiyi içeren takip programlarının, nüksün erken saptanması, genel sağkalım ve yaşam kalitesi açısından laboratuvar testlerinden oluşan daha yoğun programlar kadar etkili olduğunu bulmuştur.
Genellikle egzersiz, eğitim ve psikolojik yardım içeren multidisipliner rehabilitasyon programları, meme kanserli kişilerde fonksiyonel yetenek, psikososyal uyum ve sosyal katılımda kısa vadeli gelişmeler sağlayabilir.
Omuz ve kol ağrısı, halsizlik ve hareket kısıtlılığı gibi üst ekstremite sorunları, radyoterapi veya meme kanseri ameliyatından sonra sık görülen bir yan etkidir. İngiltere'de yapılan araştırmalara göre ameliyattan 7-10 gün sonra başlanan egzersiz programı üst ekstremite problemlerini azaltabilir.
prognoz
Prognostik faktörler
| Sahne | 5 yıllık hayatta kalma |
|---|---|
| Aşama I | 100% |
| Aşama II | %90 |
| Aşama III | %70 |
| Aşama IV | %30 |
Meme kanserinin evresi , meme kanserinin geleneksel sınıflandırma yöntemlerinin en önemli bileşenidir, çünkü prognoz üzerinde diğer hususlardan daha büyük bir etkiye sahiptir . Evrelemede boyut, lokal tutulum, lenf nodu durumu ve metastatik hastalık olup olmadığı dikkate alınır. Tanı anındaki evre ne kadar yüksekse, prognoz o kadar kötüdür. Aşama, hastalığın lenf düğümlerine, göğüs duvarına, deriye veya ötesine yayılması ve kanser hücrelerinin saldırganlığı ile yükseltilir. Evre, kansersiz bölgelerin varlığı ve normale yakın hücre davranışı (derecelendirme) ile düşürülür. Kanser invaziv olmadıkça büyüklük evrelemede bir faktör değildir. Örneğin, tüm memeyi tutan duktal karsinoma in situ (DCIS) hala sıfır evresinde olacak ve sonuç olarak mükemmel bir prognoz olacaktır.
- Evre 1 kanserler (ve DCIS, LCIS) mükemmel bir prognoza sahiptir ve genellikle lumpektomi ve bazen de radyasyonla tedavi edilir.
- Aşamalı olarak daha kötü prognoza ve daha yüksek nüks riskine sahip olan evre 2 ve 3 kanserler genellikle cerrahi ( lenf düğümü çıkarılarak veya çıkarılmadan lumpektomi veya mastektomi ), kemoterapi (artı HER2+ kanserler için trastuzumab ) ve bazen radyasyon (özellikle büyük kanserleri takiben, çok sayıda) ile tedavi edilir. pozitif düğümler veya lumpektomi).
- Evre 4, metastatik kanser (yani uzak bölgelere yayılmış) kötü bir prognoza sahiptir ve cerrahi, radyasyon, kemoterapi ve hedefe yönelik tedavilerden tüm tedavilerin çeşitli kombinasyonları ile yönetilir.
Meme kanseri derecesi, meme kanseri hücrelerinin normal meme hücreleriyle karşılaştırılmasıyla değerlendirilir. Kanser hücreleri normale ne kadar yakınsa, büyümeleri o kadar yavaş ve prognoz o kadar iyi olur. Hücreler iyi farklılaşmamışsa, olgunlaşmamış görünecekler, daha hızlı bölünecekler ve yayılma eğilimi göstereceklerdir. İyi diferansiye 1, orta 2. derece, zayıf veya farklılaşmamış ise 3 veya 4 gibi daha yüksek bir derece verilir (kullanılan ölçeğe bağlı olarak). En yaygın olarak kullanılan derecelendirme sistemi Nottingham şemasıdır.
40 yaşın altındaki genç kadınlar veya 80 yaşın üzerindeki kadınlar, birkaç faktör nedeniyle menopoz sonrası kadınlara göre daha kötü bir prognoza sahip olma eğilimindedir. Göğüsleri adet döngüleri ile değişebilir, emzirilen bebek olabilir ve memelerindeki değişikliklerin farkında olmayabilirler. Bu nedenle, genç kadınlar teşhis edildiğinde genellikle daha ileri bir aşamadadır. Meme kanseri olan daha genç kadınlarda hastalığın tekrarlama riskinin artmasına katkıda bulunan biyolojik faktörler de olabilir.
Psikolojik yönler
Meme kanseri olan tüm insanlar hastalıklarını aynı şekilde yaşamazlar. Yaş gibi faktörlerin, bir kişinin meme kanseri teşhisi ile başa çıkma şekli üzerinde önemli bir etkisi olabilir. Östrojen reseptörü pozitif meme kanseri olan premenopozal kadınlar , meme kanserini tedavi etmek için kullanılan kemoterapi rejimlerinin birçoğunun, özellikle de yumurtalık fonksiyonunu engellemek için hormon kullananların neden olduğu erken menopoz sorunlarıyla yüzleşmelidir .
Metastatik olmayan meme kanserli kadınlarda, bilişsel davranışçı terapi gibi psikolojik müdahalelerin kaygı, depresyon ve ruh hali bozukluğu gibi sonuçlar üzerinde olumlu etkileri olabilir. Adjuvan tedaviyi takiben meme kanserli kadınlarda fiziksel aktivite müdahalelerinin sağlıkla ilgili yaşam kalitesi, kaygı, zindelik ve fiziksel aktivite üzerinde de yararlı etkileri olabilir.
epidemiyoloji
|
veri yok
<2
2–4
4–6
6–8
8–10
10–12 |
12–14
14–16
16–18
18–20
20–22
>22 |
Dünya çapında, meme kanseri kadınlarda en sık görülen invaziv kanserdir. Akciğer kanseri ile birlikte meme kanseri, 2018'de her biri 2,09 milyon vaka ile en sık teşhis edilen kanserdir. Meme kanseri dünya çapında 7 kadından 1'ini (% 14) etkilemektedir. (En yaygın kanser türü non-invaziv melanom dışı cilt kanseridir ; non-invaziv kanserler genellikle kolaylıkla tedavi edilir, çok az ölüme neden olur ve rutin olarak kanser istatistiklerinin dışında tutulur.) Meme kanseri, kadınlarda görülen invaziv kanserlerin %22,9'unu oluşturur. ve tüm kadın kanserlerinin %16'sı. 2012 yılında kadınlarda teşhis edilen kanserlerin %25,2'sini oluşturmuştur ve bu da onu en yaygın kadın kanseri yapmaktadır.
2008'de meme kanseri dünya çapında 458.503 ölüme neden olmuştur (kadınlarda kansere bağlı ölümlerin %13,7'si ve kadın ve erkeklerde tüm kansere bağlı ölümlerin %6,0'ı birlikte). Kadınlarda kansere bağlı ölümlerin ikinci en yaygın nedeni olan akciğer kanseri, kadınlardaki kanser ölümlerinin %12,8'ine (kadın ve erkekler için tüm kanser ölümlerinin %18,2'si) neden olmuştur.
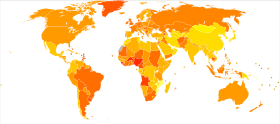
Meme kanseri insidansı dünya çapında büyük farklılıklar gösterir: az gelişmiş ülkelerde en düşük, daha gelişmiş ülkelerde ise en yüksektir. On iki dünya bölgesinde, 100.000 kadın başına yıllık yaşa standardize edilmiş insidans oranları şu şekildedir: Doğu Asya'da 18, Güney Orta Asya ve Sahra altı Afrika'da 22, Güneydoğu Asya'da 26, Kuzey Afrika'da 26, 28 ve Batı Asya, Güney ve Orta Amerika'da 42, Doğu Avrupa'da 42, 49, Güney Avrupa'da 56, Kuzey Avrupa'da 73, Okyanusya'da 74, Batı Avrupa'da 78 ve Kuzey Amerika'da 90. Metastatik meme kanseri, meme kanserli kadınların %19'unu (Amerika Birleşik Devletleri) ila %50'sini (Afrika'nın bazı bölgeleri) etkiler.
1970'lerden bu yana dünya çapındaki vaka sayısı, kısmen modern yaşam tarzlarına atfedilen bir olgu olarak önemli ölçüde arttı. Meme kanseri, yaşla güçlü bir şekilde ilişkilidir ve tüm meme kanserlerinin sadece %5'i 40 yaşın altındaki kadınlarda görülür. 2011'de İngiltere'de kayıtlı 41.000'den fazla yeni teşhis edilmiş meme kanseri vakası vardı ve bu vakaların yaklaşık %80'i 50 yaş ve üstü kadınlardı. 2015 yılında ABD istatistiklerine göre meme kanserinden etkilenen 2,8 milyon kadın vardı. Amerika Birleşik Devletleri'nde, 100.000 kadın başına yaşa göre ayarlanmış meme kanseri insidansı, 1970'lerde yılda yaklaşık 102 vakadan 1990'ların sonunda yaklaşık 141'e yükseldi ve o zamandan beri düşerek 2003'ten beri 125 civarında sabit kaldı. - 100.000 kadın başına meme kanserinden düzeltilmiş ölümler, 1975'te 31.4'ten 1989'da 33.2'ye yükseldi ve o zamandan beri 2014'te 20.5'e düştü.
Çoklu birincil tümörler
Birden fazla birincil tümör, farklı bölgelerde ortaya çıkabilir (tek bir tümörün yayılmasının aksine). Bu tümörler her iki memede (bilateral tümörler), tek bir memenin farklı kadranlarında (multi-sentrik kanser) veya tek bir meme kadranında (multi-fokal kanser) ayrı tümörlerde ortaya çıkabilir.
Kısmen gelişen mamografi teknolojisi nedeniyle, çok merkezli ve çok odaklı meme kanserlerinin (MMBC) insidansı artmaktadır. Kullanılan kriterlere bağlı olarak yüksek gelirli ülkelerde MMBC insidansı %9 ile %75 arasında bildirilmektedir. Örneğin Çin, hastaların sadece %2'sinin MMBC olarak tanımlandığını bildirdi. Bu farklılığın nedeni tanıda yeknesaklık olmamasından kaynaklanmaktadır. Bu nedenle, MMBC insidansını doğru bir şekilde tanımlamak için standardize edilmiş yöntem ve kriterler yapılmalıdır.
BRCA1 ve BRCA2 , PI3K/AKT/mTOR yolu ve PTEN gibi tümör baskılayıcı genlerdeki mutasyonlar , çoklu birincil meme kanseri oluşumu ile ilişkili olabilir. Teşhis, diğer meme kanserleriyle aynı yöntemlerle yapılır.
Mastektomi , çok merkezli meme kanseri hastaları için standart cerrahi tedavidir. Meme konservatif tedavi (BCT) olarak da adlandırılan çift lumpektomi , erken evre çok merkezli meme kanseri hastaları için mastektomiye alternatif ve tercih edilen bir cerrahi tedavidir . Çift lumpektomi prosedürü, aynı memenin farklı kadranlarındaki kanserli tümör odaklarının ve çevresindeki meme dokularının cerrahi olarak çıkarılmasını içerir. Çift lumpektominin faydaları, meme rekonstrüksiyonu ameliyatından kaçınma ve memede minimum yara izi kalmasıdır. Ancak aynı memede ikiden fazla tümörü olan hastalarda tüm kanser hücrelerinin çıkarılması zor olduğu için tercih edilmez. Birden fazla primer meme tümörü olan hastalar , diğer meme kanseri hastalarıyla aynı endikasyonlar için kemoterapi, radyoterapi ve meme rekonstrüksiyon cerrahisi gibi tedaviler alabilirler .
Tarih
Görünürlüğü nedeniyle meme kanseri, eski belgelerde en sık tanımlanan kanser türüydü. Otopsiler nadir olduğundan, iç organ kanserleri eski tıpta esasen görünmezdi. Bununla birlikte, meme kanseri deri yoluyla hissedilebilir ve ilerlemiş durumunda sıklıkla mantar oluşturan lezyonlara dönüşür : tümör nekrotik hale gelir (tümörün parçalanmış gibi görünmesine neden olarak içeriden ölür) ve deride ülserleşerek ağlar. kokuşmuş, karanlık sıvı.
Meme kanserinin keşfedilen en eski kanıtı Mısır'dandır ve 4200 yıl öncesine, Altıncı Hanedanlığa kadar uzanır . Qubbet el-Hawa nekropolünden bir kadının kalıntıları üzerinde yapılan çalışma, metastatik yayılmaya bağlı tipik yıkıcı hasarı gösterdi . Edwin Smith Papyrus, koterizasyonla tedavi edilen sekiz meme tümörü veya ülseri vakasını anlatır . Yazı hastalık hakkında "Tedavisi yok" diyor. Yüzyıllar boyunca doktorlar benzer vakaları uygulamalarında aynı sonuca vararak anlatmışlardır. Antik tıp, Yunanlılardan 17. yüzyıla kadar hümoralizme dayanıyordu ve bu nedenle meme kanserinin genellikle vücudu kontrol eden temel sıvılardaki dengesizliklerden, özellikle de aşırı kara safradan kaynaklandığına inanıyordu . Alternatif olarak, ilahi bir ceza olarak görülüyordu .
Meme kanseri için mastektomi, en azından MS 548 kadar erken bir tarihte, Amidalı Aetios tarafından Theodora'ya önerildiğinde uygulandı . Doktorlar 17. yüzyılda dolaşım sistemini daha iyi anlayana kadar meme kanserinin koltuk altındaki lenf bezlerine yayılımını ilişkilendirebildiler . 18. yüzyılın başlarında Fransız cerrah Jean Louis Petit , bunun nüksü azalttığını fark ettiği için koltuk altı lenf düğümlerinin çıkarılmasını da içeren total mastektomiler gerçekleştirdi . Petit'in çalışması , 17. yüzyılda ek olarak memenin altındaki pektoral kası çıkaran cerrah Bernard Peyrilhe'nin yöntemleri üzerine inşa edildi ve bunun prognozu büyük ölçüde iyileştirdiğine karar verdi. Ancak kötü sonuçlar ve hasta için önemli risk, doktorların , 17. yüzyılda "tek çarenin zamanında ameliyat olduğunu" ilan eden Nicolaes Tulp gibi cerrahların görüşlerini paylaşmadığı anlamına geliyordu . Ünlü cerrah Richard Wiseman, 17. yüzyılın ortalarında, 12 mastektomiden sonra ameliyat sırasında iki hastanın öldüğünü, sekiz hastanın ameliyattan kısa süre sonra ilerleyici kanserden öldüğünü ve 12 hastadan sadece ikisinin iyileştiğini belgeledi. Doktorlar, meme kanserinin erken evrelerinde reçete ettikleri tedavide muhafazakar davrandılar. Hastalara detoks arınmaları , kan akıtma ve alkalin arsenik gibi asiditeyi düşürdüğü varsayılan geleneksel ilaçların bir karışımı uygulandı .
1664'te Anne of Austria'da meme kanseri teşhisi konduğunda, ilk tedavi baldıran otu suyuyla doyurulmuş kompresleri içeriyordu. Topaklar arttığında, Kralın doktoru arsenikli merhemlerle tedaviye başladı . Kraliyet hastası 1666'da şiddetli acılar içinde öldü. Göğüs kanseri için başarısız olan her tedavi, yeni tedavi arayışlarına yol açarak, şarlatanların , şifalı bitkiler uzmanlarının , kimyagerlerin ve eczacıların reklamını yaptığı ve sattığı ilaçlarda bir pazar yarattı . Anestezi ve antiseptik eksikliği, mastektomiyi acı verici ve tehlikeli bir sınav haline getirdi . 18. yüzyılda çok çeşitli anatomik keşiflere meme kanserinin nedeni ve büyümesi hakkında yeni teoriler eşlik etti. Araştırmacı cerrah John Hunter, nöral sıvının meme kanseri ürettiğini iddia etti. Diğer cerrahlar, meme kanallarındaki sütün kanserli büyümelere yol açtığını öne sürdüler. Göğüs dokusundaki kötü huylu değişikliklerin nedeni olarak meme travması ile ilgili teoriler geliştirildi. Göğüs topaklarının ve şişliklerinin keşfi, sert tümörler ve topakların kanserin iyi huylu evreleri olup olmadığı konusundaki tartışmaları alevlendirdi . Gerekli acil tedavi hakkında tıbbi görüş farklıydı. Cerrah Benjamin Bell , yalnızca bir kısmı etkilenmiş olsa bile tüm memenin çıkarılmasını savundu.
Meme kanseri, sanitasyondaki gelişmeler ve ölümcül bulaşıcı hastalıkların kontrolündeki gelişmelerin yaşam süresinde dramatik artışlarla sonuçlandığı 19. yüzyıla kadar nadirdi . Daha önce, çoğu kadın meme kanserine yakalanmak için çok genç ölmüştü. 1878'de Scientific American'da yayınlanan bir makale, cerrahi olarak çıkarmanın mümkün olmadığı durumlarda lokal iskemiyi indüklemeyi amaçlayan basınçla tarihsel tedaviyi tanımladı. William Stewart Halsted , 1882'de aseptik teknik ve anestezi gibi genel cerrahi teknolojisindeki ilerlemelerin büyük ölçüde yardımıyla radikal mastektomiler yapmaya başladı . Halsted radikal mastektomi genellikle her iki memeyi, ilişkili lenf düğümlerini ve altta yatan göğüs kaslarını çıkarmayı içerir. Bu genellikle uzun süreli ağrı ve sakatlığa yol açtı, ancak kanserin nüksetmesini önlemek için gerekli görüldü. Halsted radikal mastektominin ortaya çıkmasından önce, 20 yıllık sağkalım oranları sadece %10'du; Halsted'in ameliyatı bu oranı %50'ye çıkardı.
Meme kanseri evreleme sistemleri, 1920'lerde ve 1930'larda bir kanserin büyüyerek ve yayılarak ne ölçüde geliştiğini belirlemek için geliştirildi. Meme kanseri epidemiyolojisi üzerine ilk vaka kontrollü çalışma , 1926'da İngiliz Sağlık Bakanlığı için aynı geçmişe ve yaşam tarzına sahip 500 meme kanseri vakası ve 500 kontrol üzerinde karşılaştırmalı bir çalışma yayınlayan Janet Lane-Claypon tarafından yapıldı . Radikal mastektomiler, 1970'lere kadar ABD'de standart bakım olarak kaldı, ancak Avrupa'da, genellikle 1950'lerde genellikle radyasyon tedavisinin ardından meme koruyucu prosedürler benimsendi. 1955'te George Crile Jr., kanser hastalarının mevcut tedavi seçeneklerini anlamaları gerektiğini savunan Cancer and Common Sense'i yayınladı . Crile , kötü huylu göğüs kanserini tedavi etmek için 1960 yılında Halsted radikal mastektomi geçiren çevreci Rachel Carson'ın yakın arkadaşı oldu. ABD'li onkolog Jerome Urban , on yıllık sağkalım oranlarının daha az hasar veren radikal mastektomiye eşit olduğu kanıtlanan 1963 yılına kadar daha da fazla doku alarak süper radikal mastektomileri destekledi. Carson 1964'te öldü ve Crile, hem popüler basında hem de tıp dergilerinde, Halsted radikal mastektominin yaygın kullanımına meydan okuyan çok çeşitli makaleler yayınlamaya devam etti. 1973'te Crile, Kadınların Meme Kanseri Tartışması Hakkında Bilmesi Gerekenler'i yayınladı . 1974'te Betty Ford'a meme kanseri teşhisi konduğunda, meme kanserini tedavi etme seçenekleri basında açıkça tartışıldı. 1970'lerde yeni bir metastaz anlayışı , kanserin lokalize olduğu kadar sistemik bir hastalık olarak algılanmasına yol açtı ve eşit derecede etkili olduğu kanıtlanan daha koruyucu prosedürler geliştirildi.
1980'lerde ve 1990'larda, standart tedaviyi başarıyla tamamlayan binlerce kadın, bunun daha iyi uzun vadeli sağ kalıma yol açacağını düşünerek yüksek dozda kemik iliği nakli talep etti ve aldı. Ancak tamamen etkisiz kaldı ve kadınların %15-20'si acımasız muamele nedeniyle öldü. Hemşirelerin Sağlık Çalışması'ndan alınan 1995 raporları ve Kadın Sağlığı Girişimi denemesinin 2002 sonuçları, hormon replasman tedavisinin meme kanseri insidansını önemli ölçüde artırdığını kesin olarak kanıtladı .
Toplum ve kültür
20. yüzyıldan önce meme kanserinden korkuluyor ve sanki utanç verici bir şeymiş gibi kısık tonlarda tartışılıyordu. İlkel cerrahi tekniklerle güvenli bir şekilde çok az şey yapılabileceğinden, kadınlar tedavi aramak yerine sessizce acı çekme eğilimindeydiler. Ameliyat ilerlediğinde ve uzun süreli hayatta kalma oranları arttığında, kadınlar hastalık ve başarılı tedavi olasılığı hakkında farkındalık yaratmaya başladı. 1930'lar ve 1940'larda Amerikan Kanser Kontrolü Derneği (daha sonra Amerikan Kanser Derneği ) tarafından yönetilen "Kadın Saha Ordusu" ilk organize kampanyalardan biriydi. 1952'de, "İyileşmeye Ulaşın" adlı ilk eşler arası destek grubu , meme kanserinden kurtulmuş kadınlardan mastektomi sonrası hastane içi ziyaretler sağlamaya başladı.
1980'lerin ve 1990'ların meme kanseri hareketi, 20. yüzyılın daha büyük feminist hareketlerinden ve kadın sağlığı hareketinden gelişti. Kısmen siyasi ve sosyal açıdan etkili AIDS bilinçlendirme kampanyalarından ilham alan bu siyasi ve eğitim kampanyaları dizisi, ameliyattan önce ikinci görüşlerin, daha az invaziv cerrahi prosedürlerin, destek gruplarının ve bakımdaki diğer ilerlemelerin yaygın olarak kabul edilmesiyle sonuçlandı.
Pembe kurdele

Pembe kurdele, meme kanseri farkındalığının en belirgin simgesidir. Ucuza yapılabilen pembe kurdeleler, bazen Anma Günü'ndeki gelincikler gibi, bağış toplama etkinliği olarak satılır . Göğüs kanseri teşhisi konanları onurlandırmak veya üreticinin meme kanseri ile ilgilenen tüketicilere satmak istediği ürünleri belirtmek için takılabilirler. 1990'larda ABD merkezli şirketler tarafından meme kanseri bilinçlendirme kampanyaları başlatıldı. Bu amaca yönelik pazarlama kampanyalarının bir parçası olarak şirketler, satın alınan her pembe kurdele ürünü için çeşitli meme kanseri girişimlerine bağışta bulundu. Wall Street Journal, "meme kanserinin kışkırttığı güçlü duyguların bir şirketin kâr hanesine dönüştüğünü " kaydetti. Pek çok ABD şirketi mevcut meme kanseri girişimlerine bağışta bulunurken, Avon gibi diğerleri pembe kurdele ürünleriyle kendi meme kanseri vakıflarını kurdu.
Pembe bir kurdele takmak veya sergilemek, bu uygulamanın muhalifleri tarafından bir tür tembellik olarak eleştirildi , çünkü pratikte olumlu bir etkisi yok. Aynı zamanda ikiyüzlülük olarak da eleştirildi , çünkü bazı insanlar meme kanseri olan kadınlara iyi niyet göstermek için pembe kurdele takıyorlar, ancak daha sonra bu kadınların hasta hakları ve çevre kirliliğini önleme yasası gibi pratik hedeflerine karşı çıkıyorlar . Eleştirmenler, pembe kurdelelerin ve pembe tüketimin iyi hissettiren doğasının, toplumu meme kanserini önleme ve iyileştirme konusundaki ilerleme eksikliğinden uzaklaştırdığını söylüyor. Ayrıca, toplumsal cinsiyet klişelerini pekiştirdiği ve kadınları ve göğüslerini nesnelleştirdiği için eleştirilir .< 2002'de Meme Kanseri Hareketi, meme kanserine neden olan ürünleri tanıtmak için pembe kampanyayı benimseyen işletmeleri hedef almak için pembe yıkamaya karşı "Pembeleştirmeden Önce Düşün" kampanyasını başlattı. , alkollü içecekler gibi.
Meme kanseri kültürü
2006 tarihli Pink Ribbons, Inc.: Göğüs Kanseri ve Hayırseverlik Politikası adlı kitabında Samantha King, meme kanserinin ciddi bir hastalık ve bireysel trajediden pazar odaklı bir hayatta kalma ve kurumsal satış konuşması endüstrisine dönüştüğünü iddia etti. 2010 yılında Gayle Sulik, meme kanseri kültürünün birincil amaçlarının veya hedeflerinin, meme kanserinin önde gelen kadın sağlığı sorunu olarak hakimiyetini sürdürmek, toplumun meme kanseri konusunda etkili bir şeyler yaptığı izlenimini vermek ve meme kanserini sürdürmek ve genişletmek olduğunu savundu. meme kanseri aktivistlerinin sosyal, politik ve finansal gücü. Aynı yıl Barbara Ehrenreich , Harper's Magazine'de meme kanseri kültüründe meme kanseri tedavisinin bir hastalıktan çok bir geçiş töreni olarak görüldüğünden yakınan bir fikir yazısı yayınladı . Bu kalıba uyması için, meme kanseri olan kadının görünüşünü normalleştirmesi ve dişileştirmesi ve sağlık sorunlarının başkalarında neden olduğu bozulmayı en aza indirmesi gerekir. Öfke, üzüntü ve olumsuzluk susturulmalıdır. Çoğu kültürel modelde olduğu gibi, modele uyan insanlara, bu durumda kanserden kurtulanlar olarak sosyal statü verilir . Modeli reddeden kadınlar dışlanır, cezalandırılır ve utandırılır. Kültür, yetişkin kadınlara verilen pembe oyuncak ayılar gibi "bebek" oyuncakların da gösterdiği gibi, yetişkin kadınlara küçük kızlar gibi davrandığı için eleştirilir .
vurgu
2009'da ABD bilim muhabiri Christie Aschwanden , meme kanseri taramasına yapılan vurgunun kadınları gereksiz radyasyona, biyopsilere ve ameliyatlara maruz bırakarak onlara zarar verebileceğini eleştirdi. Teşhis edilen meme kanserlerinin üçte biri kendi kendine gerileyebilir. Tarama mamografisi, ciddi kanserleri gözden kaçırırken bile yaşamı tehdit etmeyen, asemptomatik meme kanserlerini ve kanser öncülerini etkili bir şekilde bulur. Kanser araştırmacısı H. Gilbert Welch'e göre tarama mamografisi, tehlikeli kanserleri bulan test yerine "en iyi testin en çok kanseri bulan test olduğunu söyleyen beyin ölümü yaklaşımı"nı benimsemiştir.
2002 yılında, meme kanserinin yüksek görünürlüğünün bir sonucu olarak, sekiz kadından birine yaşamları boyunca meme kanseri teşhisi konulacağı iddiası gibi istatistiksel sonuçların yanlış yorumlanabileceği kaydedildi - bu, gerçekçi olmayan varsayıma dayanan bir iddia. hiçbir kadın 95 yaşından önce başka bir hastalıktan ölmez. 2010 yılına kadar Avrupa'da meme kanseri sağkalım oranı bir yılda %91 ve beş yılda %65 idi. ABD'de lokalize meme kanseri için beş yıllık sağkalım oranı %96.8 iken, metastaz vakalarında bu oran sadece %20.6 idi. Bu aşamada meme kanseri prognozu diğer kanserlerin prognozu ile karşılaştırıldığında nispeten olumlu olduğundan, kadınlar arasında meme kanseri tüm kanser ölümlerinin %13.9'unu oluşturuyordu. Kadınlarda kanserden ölümlerin ikinci en yaygın nedeni, dünya çapında erkekler ve kadınlar için en yaygın kanser olan akciğer kanseriydi. Artan hayatta kalma oranı, meme kanserini dünyadaki en yaygın kanser haline getirdi. 2010 yılında dünya çapında tahminen 3,6 milyon kadına son beş yılda meme kanseri teşhisi konmuşken, akciğer kanserinden kurtulan sadece 1,4 milyon erkek veya kadın yaşıyordu.
Meme kanserinde sağlık eşitsizlikleri
Meme kanseri ölüm oranlarında olduğu kadar meme kanseri tedavisinde de etnik eşitsizlikler vardır. Meme kanseri, Amerika Birleşik Devletleri'ndeki her etnik gruptan kadınları etkileyen en yaygın kanserdir. 45 yaş ve üzerindeki siyahi kadınlarda meme kanseri insidansı, aynı yaş grubundaki beyaz kadınlara göre daha yüksektir. 60-84 yaş arası beyaz kadınlar, Siyah kadınlardan daha yüksek meme kanseri insidansına sahiptir. Buna rağmen, her yaştaki Siyah kadınların meme kanserine yenik düşme olasılığı daha yüksektir.
Göğüs kanseri tedavisi son yıllarda büyük ölçüde gelişti, ancak siyah kadınların beyaz kadınlara kıyasla tedavi olma olasılığı hala daha düşük. Tanı anındaki sosyoekonomik durum, geç evre veya meme kanseri, tümör alt tiplerindeki genetik farklılıklar, sağlık hizmetlerine erişimdeki farklılıklar gibi risk faktörlerinin tümü bu eşitsizliklere katkıda bulunur. Meme kanseri hastalığındaki eşitsizliği etkileyen sosyoekonomik belirleyiciler arasında yoksulluk, kültür ve sosyal adaletsizlik yer alır. Hispanik kadınlarda meme kanseri insidansı, Hispanik olmayan kadınlara göre daha düşüktür, ancak genellikle daha büyük tümörleri olan beyaz kadınlara göre daha geç bir aşamada teşhis edilir.
Siyah kadınlara genellikle beyaz kadınlara göre daha genç yaşta meme kanseri teşhisi konur. Beyaz kadınlarda 62'ye kıyasla, Siyah kadınlar için medyan tanı yaşı 59'dur. Siyah kadınlarda meme kanseri insidansı 1975'ten beri yılda %0,4 ve 1992'den beri Asyalı/Pasifik Adalı kadınlarda yılda %1,5 artmıştır. İnsidans oranları Hispanik olmayan Beyaz, Hispanikler ve Yerli kadınlar için sabit kalmıştır. Beş yıllık hayatta kalma oranının Siyah kadınlarda %81 ve Beyaz kadınlarda %92 olduğu belirtiliyor. Çinli ve Japon kadınlar en yüksek hayatta kalma oranlarına sahiptir.
Yoksulluk, meme kanseri ile ilgili eşitsizliklerin ana itici gücüdür. Düşük gelirli kadınların meme kanseri taramasından geçme olasılıkları daha düşüktür ve bu nedenle geç evre tanı alma olasılıkları daha yüksektir. Tüm etnik gruplardan kadınların meme taraması da dahil olmak üzere eşit sağlık hizmeti almasının sağlanması bu eşitsizlikleri olumlu yönde etkileyebilir.
Gebelik
Erken yaşta gebelik, ileriki yaşlarda meme kanserine yakalanma riskini azaltır. Bir kadının sahip olduğu çocuk sayısı arttıkça meme kanseri riski de azalır. Meme kanseri daha sonra hamileliği takip eden 5 veya 10 yıl içinde daha yaygın hale gelir, ancak daha sonra genel nüfusa göre daha az yaygın hale gelir. Bu kanserler, doğum sonrası meme kanseri olarak bilinir ve hastalığın uzak mesafelere yayılma ve ölüm riskinin artması dahil olmak üzere daha kötü sonuçlara sahiptir. Hamilelik sırasında veya hamilelikten kısa bir süre sonra bulunan diğer kanserler, benzer yaştaki kadınlarda diğer kanserlerle yaklaşık olarak aynı oranda görülür.
Gebe bir kadında yeni kanserin teşhis edilmesi kısmen zordur, çünkü herhangi bir semptom genellikle hamilelikle ilişkili normal bir rahatsızlık olarak kabul edilir. Sonuç olarak, kanser tipik olarak birçok hamile veya yeni hamile kadında ortalamadan biraz daha geç bir aşamada keşfedilir. MRG'ler (manyetik rezonans görüntüleme), BT taramaları , ultrasonlar ve fetal korumalı mamogramlar gibi bazı görüntüleme prosedürlerinin hamilelik sırasında güvenli olduğu kabul edilir; PET taramaları gibi diğerleri değildir.
Tedavi genellikle hamile olmayan kadınlarla aynıdır. Bununla birlikte, özellikle fetal doz 100 cGy'yi geçebilirse, hamilelik sırasında radyasyondan normalde kaçınılır. Bazı durumlarda, kanser gebeliğin geç döneminde teşhis edilirse tedavilerin bir kısmı veya tamamı doğum sonrasına ertelenir. Tedaviye başlamayı hızlandırmak için erken doğumlar nadir değildir. Ameliyat genellikle hamilelik sırasında güvenli kabul edilir, ancak diğer bazı tedaviler, özellikle ilk üç aylık dönemde verilen bazı kemoterapi ilaçları, doğum kusurları ve gebelik kaybı (kendiliğinden düşükler ve ölü doğumlar) riskini artırır . Elektif kürtajlar gerekli değildir ve annenin hayatta kalma veya iyileşme olasılığını artırmaz.
Radyasyon tedavileri, annenin bebeğini emzirme yeteneğini etkileyebilir çünkü memenin süt üretme yeteneğini azaltır ve mastitis riskini artırır . Ayrıca doğumdan sonra kemoterapi verilirken birçok ilaç anne sütünden bebeğe geçerek bebeğe zarar verebilir.
Meme kanserinden kurtulanlar arasında gelecekteki gebeliklerle ilgili olarak , genellikle kanserin tekrarlama korkusu vardır. Öte yandan, birçok kişi hala hamileliğin ve ebeveynliğin normalliği, mutluluğu ve hayattaki tatmini temsil ettiğini düşünüyor.
hormonlar
Doğum kontrolü
Meme kanserinden kurtulanlarda, bakır rahim içi araç (RİA) gibi hormonal olmayan doğum kontrol yöntemleri birinci basamak seçenek olarak kullanılmalıdır. Depo medroksiprogesteron asetat , progestojen içeren RİA veya yalnızca progestojen hapları gibi progestojen bazlı yöntemler , yeterince araştırılmamış ancak kanserin tekrarlama riskini artırabilir, ancak olumlu etkileri bu olası riskten ağır basarsa kullanılabilir.
Menopoz hormon replasmanı
Meme kanserinden kurtulanlarda, menopozal etkiler için öncelikle osteoporoz için bisfosfonatlar veya seçici östrojen reseptör modülatörleri (SERM'ler) ve lokal semptomlar için vajinal östrojen gibi hormonal olmayan seçeneklerin değerlendirilmesi önerilir . Meme kanserinden sonra sistemik hormon replasman tedavisine ilişkin gözlemsel çalışmalar genellikle güven vericidir. Meme kanserinden sonra hormon replasmanı gerekiyorsa, sadece östrojen tedavisi veya progestojen içeren bir rahim içi araçla östrojen tedavisi , kombine sistemik tedaviden daha güvenli seçenekler olabilir.
Araştırma
Tedaviler klinik deneylerde değerlendirilmektedir. Bu, bireysel ilaçları, ilaç kombinasyonlarını ve cerrahi ve radyasyon tekniklerini içerir. Araştırmalar, yeni hedefli tedavi türlerini , kanser aşılarını , onkolitik viroterapiyi , gen terapisini ve immünoterapiyi içerir .
En son araştırmalar her yıl American Society of Clinical Oncology , San Antonio Meme Kanseri Sempozyumu ve St. Gallen, İsviçre'deki St. Gallen Onkoloji Konferansı gibi bilimsel toplantılarda rapor edilmektedir . Bu çalışmalar profesyonel topluluklar ve diğer kuruluşlar tarafından gözden geçirilir ve belirli tedavi grupları ve risk kategorisi için kılavuzlar halinde formüle edilir.
Bir retinoid olan fenretinid de meme kanseri riskini azaltmanın bir yolu olarak incelenmektedir. Özellikle ribociclib artı endokrin tedavisinin kombinasyonları, klinik deneylerin konusu olmuştur.
2019'da yapılan bir inceleme, insanlara meme kanseri ameliyatından önce antibiyotik vermenin cerrahi alan enfeksiyonunu (CAE) önlemeye yardımcı olduğuna dair orta düzeyde kesinlik kanıtı buldu . Acil meme rekonstrüksiyonu yapılan kadınlarda en etkili antibiyotik protokolünü ve kullanımını belirlemek için daha ileri çalışmalara ihtiyaç vardır.
Kriyoablasyon
2014 itibariyle, küçük kanserlerde bir lumpektominin yerine geçip geçemeyeceğini görmek için kriyoablasyon üzerinde çalışılmaktadır. Tümörleri 2 santimetreden küçük olanlarda kesin olmayan kanıtlar vardır. Ameliyatın mümkün olmadığı durumlarda da kullanılabilir. Başka bir gözden geçirme, kriyoablasyonun küçük boyutlu erken meme kanseri için umut verici göründüğünü belirtiyor.
Meme kanseri hücre hatları
Göğüs karsinomları hakkındaki mevcut bilgilerin bir kısmı , meme kanserlerinden türetilen hücre hatları ile gerçekleştirilen in vivo ve in vitro çalışmalara dayanmaktadır . Bunlar, stromal hücreleri kirletmeyen ve genellikle basit standart ortamlarda kolayca kültürlenen, homojen, kendi kendini kopyalayan materyalin sınırsız bir kaynağını sağlar . Tanımlanan ilk meme kanseri hücre dizisi BT-20 1958'de kuruldu. O zamandan beri ve bu alanda sürdürülen çalışmalara rağmen, elde edilen kalıcı hatların sayısı çarpıcı biçimde düşük (yaklaşık 100) oldu. Gerçekten de, meme kanseri hücre dizilerini birincil tümörlerden kültürleme girişimleri büyük ölçüde başarısız olmuştur. Bu zayıf verimlilik, genellikle canlı tümör hücrelerinin çevre stromalarından çıkarılmasıyla ilişkili teknik zorluklardan kaynaklanıyordu. Mevcut meme kanseri hücre dizilerinin çoğu metastatik tümörlerden, özellikle de plevral efüzyonlardan kaynaklanır . Efüzyonlar, genellikle fibroblastlar ve diğer tümör stroma hücreleri tarafından çok az veya hiç kontaminasyon olmadan çok sayıda ayrışmış, yaşayabilir tümör hücresi sağladı . Şu anda kullanılan BCC hatlarının çoğu 1970'lerin sonlarında kurulmuştur. Bunlardan çok azı, yani MCF-7 , T-47D , MDA-MB-231 ve SK-BR-3 , bahsedilen meme kanseri hücre dizileri üzerine yapılan çalışmaları bildiren tüm özetlerin üçte ikisinden fazlasını oluşturmaktadır. Medline tabanlı anket.
Moleküler belirteçler
Metabolik belirteçler
Klinik olarak, meme kanserinde en yararlı metabolik belirteçler, hormon tedavisine yanıtı tahmin etmek için kullanılan östrojen ve progesteron reseptörleridir. Meme kanseri için yeni veya potansiyel olarak yeni belirteçler, meme kanseri geliştirme riski yüksek olan kişileri belirlemek için BRCA1 ve BRCA2'yi, terapötik rejimlere yanıtı tahmin etmek için HER-2 ve SCD1'i ve prognozu değerlendirmek için ürokinaz plazminojen aktivatörü , PA1-1 ve SCD1'i içerir. .
Diğer hayvanlar
- Diğer hayvanlarda meme kanseri için meme tümörü
- Meme kanseri metastazının fare modelleri
Referanslar
Dış bağlantılar
|
Meme kanseri hakkında kütüphane kaynakları |